◇「医師確保計画策定ガイドラインが見直し 新たに「重点医師偏在対策支援区域」の指定と支援」から読みとれるもの
・「医師偏在の是正に向けた総合的な対策パッケージ」として「医療法改正案」に制定
・都道府県が「重点医師偏在対策支援区域」を選定
・医師派遣から勤務環境改善まで「重点医師偏在対策支援区域」の支援
■ 新たに「重点医師偏在対策支援区域」を指定し、地域の医師確保を強化
政府は、都道府県が策定する「医師確保計画」のガイドラインを見直し、新たに「重点医師偏在対策支援区域」を設定できる仕組みを導入する。深刻化する医師偏在に対応し、地域の医療提供体制を維持するための支援を強化する狙いだ。
厚労省は3月3日の「第12回地域医療構想及び医療計画等に関する検討会」で、「医師確保計画の見直し等に向けたとりまとめ(案)」を提示。医師不足が続く地域を対象に「重点医師偏在対策支援区域」を新設し、強力な支援策を講じる方針を示した。厚労省は春頃を目途に、新たな「第8次(後期)医師確保計画策定ガイドライン」を公表する予定である。
医師偏在対策については、2024年末に「医師偏在の是正に向けた総合的な対策パッケージ」が取りまとめられ、2025年末の「医療法改正案」に盛り込まれた。主なポイントは以下の通りである。
① 都道府県が「重点医師偏在対策支援区域」を選定し、支援対象医療機関・必要医師数・医師偏在是正に向けた取り組みを盛り込んだ「医師偏在是正プラン」を新たに作成し、医師偏在対策を強力に推進する。
② 医師少数区域等での勤務経験を求める管理者要件の対象医療機関を拡大する。
③ 新たに外来医師「過多」区域を設定し、当該区域で新規開業を希望するクリニックに対し、「地域で必要な医療機能」の提供を要請する。
また、重点医師偏在対策支援区域に勤務する医師や、同区域へ医師を派遣する医療機関に対して「経済的インセンティブ」を付与し、公費と保険料を組み合わせて財源を確保する仕組みも導入される。(図1 医師偏在の是正に向けた総合的な対策パッケージ(概要))
■医師確保計画を通じた医師偏在対策
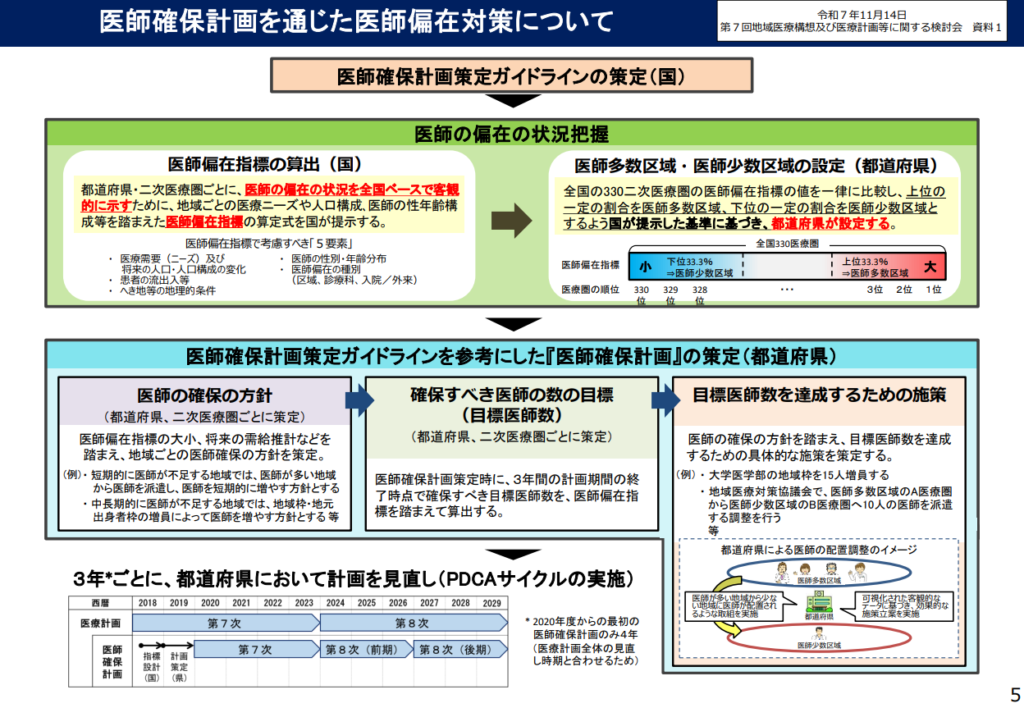
各都道府県においては、2020年度から「医師確保計画」をベースに医師偏在対策が進められている。医師確保計画による医師偏在対策の大枠は、次のような取り組みを「3年を1期」として進めて、医師偏在を徐々に縮小していく。
1)医師偏在指標(人口10万対医師数をベースに、他の要素も勘案して、都道府県・2次医療県別に「医師の多い・少ない」をランキング化したもの)を用いて、各都道府県・各2次医療圏を「上位3分の1となる医師多数県・多数区域(つまり医師が相対的に多い)」「中間の県・区域」「下位3分の1となる医師少数県・少数区域(つまり医師が相対的に少ない)」を設定する。
2)医師少数県・医師少数区域を中心に「医師確保」を強力に推進する。
3)医師確保計画の期間(3年)が明ける際に、医師少数県・医師少数区域が「下位3分の1から抜け出す」ことを目指す。
現在、2024~26年度を対象とする「第8次前期・医師確保計画」が進められており、次の「第8次後期・医師確保計画」(2027~29年度が対象、各都道府県で2026年度中に新計画を策定する)を都道府県が策定するためのガイドラインに、上記の「医師偏在の是正に向けた総合的な対策パッケージ」および「改正医療法」の内容を盛り込むべく、検討会で議論が重ねられてきた。
医師偏在指標および医師少数区域・多数区域の設定については、①現在「医師偏在指標が下位3分の1」の県・地域を医師少数県・少数区域として医師偏在対策を協力に進めているが、地理的要素や医療アクセスを勘案するため、次のような精緻な対応を行う。②医師偏在指標が下位3分の1の区域を医師少数区域と設定する。③医師偏在指標が中位3分の1の地域のうち「へき地尺度(RIJ)が特に高い区域(上位10%)を、新たに医師少数区域と設定する。(図2 医師確保計画を通じた医師偏在対策について)
■「重点医師偏在対策支援区域」の支援内容~医師派遣から勤務環境改善まで
今回の見直しの柱となるのが、「重点医師偏在対策支援区域」の創設である。医師偏在が特に深刻で、地域医療の維持に支援が不可欠と判断される区域を、都道府県が指定できる仕組みで、①医師偏在指標や地域医療構想の進捗状況を踏まえ、都道府県が判断、②区域内の医療機関に対し、医師確保策を重点的に投入、③医師派遣調整、研修医の配置、勤務環境改善などを総合的に支援する。これにより、従来の「医療計画」や「地域医療構想」では十分に拾いきれなかった、 “医師不足が地域医療の崩壊につながりかねないエリア”を明確化し、政策資源を集中投入することが可能になる。
重点区域に対しては、①医師派遣の調整・マッチング支援、②研修医・専攻医の重点配置、③地域医療支援センターの機能強化、④勤務環境改善(タスクシフト、宿舎整備、働き方改革支援)、⑤ICT・遠隔医療の活用促進-などの支援が想定されている。単なる「医師数の確保」ではなく、働き続けられる環境づくりを含めた総合的な支援が特徴だ。(図3 重点医師偏在対策支援区域及び医師偏在対策プランについて)
■都道府県の役割がより重く、実効性ある区域指定と支援の持続性
ガイドライン改定により、都道府県には、①区域指定の根拠となるデータ分析の強化、②医療機関・大学・関係団体との協議体制の再構築、③医師確保策の実施状況の評価と改善、④地域医療構想との整合性確保-の役割が求められる。特に、大学医局との連携強化や、医師のキャリア形成と地域医療の両立を図る仕組みづくりが重要になる。
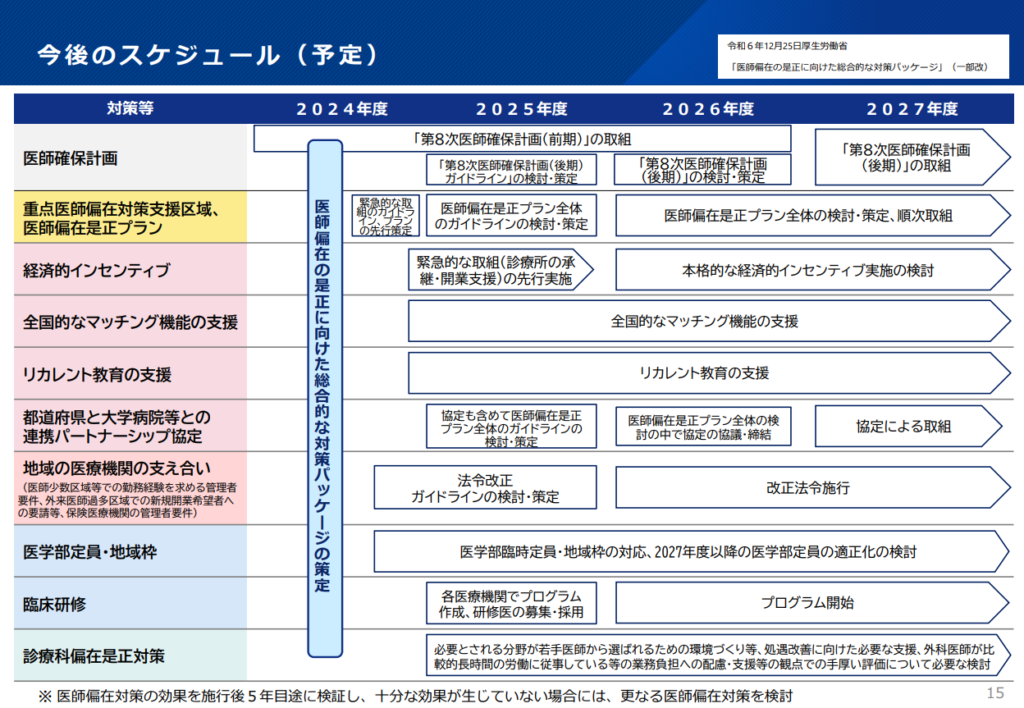
ガイドライン見直しによって、医師偏在対策の新たなフェーズに入るが、実効性を担保するには、①区域指定の基準の透明性、②大学医局との協力体制の構築、③支援策の財源確保、④医師のキャリア形成との両立、⑤地域医療構想との整合性-といった課題も残る。特に、医師の働き方改革が進む中で、地域医療を維持するための持続可能な医師確保モデルが問われる。(図4 今後のスケジュール(予定))
都会と田舎、あなたはどちらに住みたいですか。
ここでいう「都会」とは、老若を問わず人が集い、便利で快適で(お金は必要だが)必要なものは何でも揃う、ただしそれ故に生存競争も激しい、整然としつつもごみごみしている場所を指す。
ここでいう「田舎」とは、老若どちらかを問われれば、若人が集まりにくく、都会に対して相対的に不便で、必要なものは、ものによっては都会まで出て揃えなければならない、街はあるが少し走れば田舎の原風景が広がり、都会に比べれば相対的に人はおおらかだが、良くも悪くも人が少ないゆえに人の噂が話題となりやすい(噂の当人にとっては噂に振り回されるかもしれない、都会ではなさそうな事象)、ごみごみしていない、空気もきれい、そんな場所を指す。
筆者なら、どうだろうか。二択で聞かれるなら都会と答えるだろう。実際に希望するのは「適度な」都会だ。書いておきながらなんだが、便利だが「ごみごみ」は遠慮したい。政令指定都市となっているような都会をイメージしている。日本の首都、東京のような大都会は、あまり好むところではない。
本文中に出てきた「医師少数県・医師少数区域」。感覚的には「田舎」とか「へき地」とか、政令指定都市ではないような地方都市、あるいは郡、町、そんな場所を想定してしまう。
あえて「不便」を求める、それをスローライフというのならば、スローライフを楽しみたい方は田舎を選択するのかもしれない。
もしかしたら、誰もが筆者のように適度か、大都会かはともかく、都会で住まうことを選択し、実際に都会に住んでしまい、そんな選択をした人が日本の人口と同数であるならば、日本に「人が住む田舎」は存在しなくなるのかもしれない。その結果、都会的機能は持ちながら、しかし相対的に田舎となってしまう都会は存在するかもしれないが。
また、その地に生まれ、その地で育った方は、良いも悪いもなく、仮に田舎であったとしても、そこに住まうことを選択することだってあるだろう。先祖代々の家、家督、お墓、続いてきた地域とのコミュニティ、都会を選択しようとすればするほど「煩わしい」とされるような要件だらけの生き方であっても、それを選択する方々は一定数存在する。
調べてみると、「一定数」とは、あらかじめ決まった数、または「ある程度まとまった数」を指す表現で、文脈によって「少なからず存在する」というニュアンスで使われることが多いようだ。「多すぎず少なすぎず、ある程度存在する」ということでもあるらしい。
どうやら筆者はその文脈で一定数と言ってしまった感じがする。「少なからず存在する」、あるいは「多すぎず少なすぎず、ある程度存在する」というそんな人数しか「田舎」暮らしを選択する人がいない、ということは、少なくとも現代日本ではないだろう。「一定数」などでは済まないくらいの、何千万人単位で存在しているのではないか。
冒頭、都市偏在論のような書き方をしてしまったが、今回のテーマ、「医師確保計画策定ガイドラインが見直し」の、医師偏在論は、この都市問題と密接に関連していると言っても過言ではないだろう。
人が集まるところに仕事はあり、症例も集まる。
医師はその技術を磨き続け、なお進化していく必要があるので、そういったところに身を置いておきたいのは当然だろう。さらにプライベート、(生活:自分だけではなく家族含め)もある。
コメントを紹介したい。
○患者(または家族)
「夜間に子どもが高熱を出したとき、近くの病院では医師が足りず受け入れができないと言われた。結局、隣の市まで行くことになり、あのときの不安は忘れられない。地域によって医療の“守られ方”が違うのはつらい現実である。」
「医師不足は政策の話ではなく、私たちの生活そのものに関わる問題である。病院が遠い、診てもらえないという不安が少しでも解消されるなら、偏在対策はぜひ進めてほしい。」
健康な時(健康だと思っている時)はあまり気にならないが、いざ自分が、家族が病にかかると、医療提供体制は急に切実な問題として目の前に立ちはだかる。
日本の医療提供体制の大きな特徴の一つである「フリーアクセス」の担保は、利用する側からしてみれば非常にありがたい仕組みである。もう一つの特徴である「自由開業制」、これについては「フリーアクセス」と絡めながら、相乗効果が出ればそれに越したことはないが、人口減少が見込まれるこれからの日本では、「自由開業制」ゆえに「医師偏在問題」も生まれてしまう背景ともなりかねない。
そしてこの「医師偏在問題」に対しては長年議論されてきたものの、これまで明確な処方箋は示されてこなかった経緯がある。
ここ来て(遅い、という声も多いことだろうが)いよいよ、「待ったなし」で国も本腰を入れ始めた。
○政治家:岡野純子国民民主党衆議院議員
医師偏在対策に“保険料を充てることの是非”については、国会議員の間でも明確に賛否が分かれている。2025年11月21日の衆議院厚生労働委員会で国民民主党の岡野純子議員は「保険料の目的外使用であり、公費で対応すべき」などと強く批判した。
賛否が分かれるのは無理もない。医師偏在対策に取り組むところまでは、そこまで反対意見が出ないところまで時が来た(来てしまった)。
だがその財源となると、大事なことではあるが、医師確保のための診療報酬等で何らかの点数が設定されるとすると、それはつまり保険財源を使ってしまうことにつながってしまう。筆者はあまりそのことに、思いをいたせていなかった。主旨としては、なるほど、と思えなくもない。
厚労省のコメントだ。
○森光医政局長
これに対して答弁に立った厚生労働省の森光敬子医政局長は、「医師の人件費は本来、保険料を財源とする診療報酬で賄われるものである一方、特定の地域に対して診療報酬で対応した場合、当該地域における患者負担の増加を招くということから、保険あってサービスなしとならないように、医師少数区域における適正な給付の維持・確保に一定の役割を果たしてきた保険者の役割を踏まえ、すべての被保険者に広く協力いただく形で、保険者からの拠出により対応する」こととしたもので、「その財源として保険料を用いることは妥当であると考えている」と、答弁した。
ここはワンチーム、チーム日本の考え方だ。
保団連によれば、日本の医師数(臨床医)は人口1,000人当たり2.4人で、OECD加盟国(単純平均)の同3.5人より少なく、OECD諸国(36か国)の中ではワースト5位とされている(OECDヘルスデータ、2019年実績)。
さらに付け加えると、日本の医師総数は34万人(2020年)、OECD加盟国(単純平均)より13万人少ないということになる。
他国との比較では日本の医師数は相対的に少ないようだが、その上偏在、偏って多い、偏って少ない、というのは地域ごとの問題でなく、そこは日本全体の問題として考えている、だから「財源が保険料なのは妥当」というのが見解なのだろう。
続いてのコメントだ。
○日本医師会
医師の地域偏在是正について、「1人の医師に、永久に地方で勤務してほしい」と要請するのではなく、様々な形(非常勤や期間限定なども含めて)で地方勤務に協力してもらえるように、医師の流動性を高める方策を検討すべき。これが、最も困難な「診療科偏在」対策において非常に重要である(今村英仁 日本医師会常任理事)。
ご趣旨はその通りなのだろう。それでもこの考え方は、これまでの考え方とそう変わらないということもできる。事態は「待ったなし」というところまできている。
病院団体のコメントだ。
○病院団体
「病院勤務医は増えているが、都市部の急性期病院で充足感はない。それは若い医師が診療所に就職しており、大学病院を除けば病院に来る若い医師は少なくなっている。医師派遣も官立病院に偏っているとも言われている。最近は仲介業者の後押しもあり、『夜勤なし』『土日呼び出しなし』の条件で就職する医師が増えている。そうなると、労をいとわない医師に仕事が集まり、過重労働になり辞めてしまうことになる。『直美(美容)』『直宅(在宅診療)』『直産(産業医)』がコスパ良いとして就職先に求められている。こうした根本の所を止めないことには働く者にとっては最悪な職場である急性期病院の充足感は解決できない。地域偏在、診療科偏在で多くのことは説明できるが、診療所と病院、官と民の格差、女性医師の増加などを考慮する必要がある」(猪口正孝 全日本病院協会副会長)
「医師偏在指標の算出にあたっては、産休、育休の取得が長くなっているので、反映してほしい」(岡俊明 日本病院会副会長)
「重点医師偏在対策支援区域の設定について、都道府県が『厚労省の示す候補区域』に縛られないように留意すべき」(望月泉 全国自治体病院協議会会長)
「都道府県・大学によって熱意や取り組み状況に大きな差がある。より強い調子で取り組みを促していくべき」(前田嘉信 国立大学病院長会議理事)
「働く者にとっては最悪な職場である急性期病院」
『夜勤なし』『土日呼び出しなし』
『直美(美容)』『直宅(在宅診療)』『直産(産業医)』、「コスパ良い」
もちろん、医師には国民の命を守っていただきたい、とだれもが思っていることだろう。しかし医師も一人の人間で、親からしてみたら可愛い子である。最悪な職場に行ってもらうより、コスパが良いことを選んでもらいたいと考えてしまう親だっているかもしれない。今やコスト、タイム 等のパフォーマンスが良いことが世間的に受け入れられている時代だ。自分たちはそれを追い求めているのに、医療者がそれを求めることを駄目だとは、正面切って言えないだろう。
…果たして国民は、医師に何を、どのように求めていくべきなのだろうか。
続いて。
○自治体
「現在の専門医制度の下では“サブスペ志向”が強いが、包括期の病院勤務医師が極めて少ないのが実際。行政と大学が連携してもこの分野の派遣は困難な状況。機能分化は大事だが、結果的に包括期の医師不足が進むという課題が顕在化する」(玉川啓 福島県保健福祉部次長)
医師は研究者の側面もある。専門性を高めたいという研究者の側面と、医師本人も当然身につけておきたい見識と実地能力の維持・研鑽。
ここで出てきた包括期、また、例えば救急も医師が集まりにくい領域なのだろう。
今度大学医局のコメントだ。
○大学医局
【医師充足医療圏】
「医師数は充足とされているが、診療科によっては偏在が見られる。特に救急・産科・小児科などは、医局としても人員確保に継続的な努力が必要。医療圏全体で専門医の育成と配置を最適化することが重要である。」
【医師不足医療圏】
「医師不足が続く地域では、大学医局からの派遣が地域医療の最後の砦となっている。しかし、派遣元である大学側も人員に余裕があるわけではなく、現行の仕組みでは持続可能性に限界がある」
人口動態や地理的要素を勘案した「医師多数県の臨時定員枠削減」、医師の地域定着、医師派遣の推進、都道府県の境をまたいだ地域枠医師の勤務などを総合的に検討していくべき(前田嘉信構成員:国立大学病院長会議理事)
今度は医療機関のコメントを。
○医療機関
【医師充足医療圏×大学病院系】
「当医療圏は医師が比較的充足しており、大学病院として高度急性期医療・専門医育成の両面で安定した体制を維持できています。地域の医療機関との連携も円滑で、医療機能分化が進んでいることが医療圏全体の質向上につながっている。」
【医師不足医療圏×大学病院系】
「医師不足が続く地域では、大学病院からの医師派遣が地域医療を支える重要な役割を果たしている。しかし、派遣元の大学病院側も人員に余裕があるわけではなく、持続可能な仕組みづくりが必要。」
【医師不足医療圏×公立病院系】
「医師不足地域では、自治体による住宅支援や奨学金制度などが不可欠である。公立病院単独では医師確保が難しく、地域全体での取り組みが求められる。」
【医師不足医療圏×私立病院系】
「医師不足が続く中で、民間病院として医療提供と経営の両立に苦慮している。診療科の縮小や救急受け入れ制限を検討せざるを得ない場面もある。」
勤務医のコメントを。
○勤務医
【医師充足医療圏】
「当院は医師が比較的確保されており、救急や病棟の負担が適切に分散されている。勤務医としても、専門性を活かしながら無理のない働き方ができていると感じる。医師が充足しているからこそ、教育や研究にも時間を割けるのが大きい。」
【医師不足医療圏】
「医師不足が続き、救急対応や当直の負担が非常に重くなっている。勤務医の働き方改革どころか、現状維持すら難しい状況である。地域医療を守るためには、派遣や財政支援など、より踏み込んだ対策が必要。」
開業医のコメントを。
○開業医
【医師充足医療圏】
「医師が一定数いることで、患者さんの流れが安定し、開業医としても地域に根ざした診療を続けやすい。ただ、今後は人口減少に伴う患者数の変動や、診療所の新規参入とのバランスをどう取るかが課題になる。」
【医師不足医療圏】
「医師不足の影響で、患者さんが受診を控え、遠方の医療機関に行かざるを得ないケースが増えています。医療アクセスの格差が広がらないよう、国・自治体の強力な支援をお願いしたい。」
充足医療圏と不足医療圏それぞれ対比的なコメントをいただいている。
今度は医大生のコメントだ。
○これから医師を目指す医大生
「実習で地方の病院を回ったとき、医師不足の現実を目の当たりにしました。重点区域への支援が強化されるのは、地域医療を志す学生にとって心強い。将来、地元に戻る選択肢も現実的に考えられるようになった。」
「研修を始めて、地域によって医師数や業務量が大きく違うことを肌で感じています。重点区域への支援が強化されることで、現場の負担が少しでも軽くなるなら良いと思います。自分のキャリアにも影響する制度なので、注目しています。」
「専門を決める時期になり、地域医療の状況や偏在対策の方向性も考慮するようになりました。重点区域での勤務にインセンティブが付くのは、キャリアの選択肢を広げる意味でも大きいと思います。」
「結婚や子育てを考える年齢になり、勤務環境や地域のサポート体制が重要だと感じています。重点区域での勤務に対する支援が拡充されることで、地域医療に関わるハードルが下がるのではないかと期待しています。」
これから勤務先を検討する医大生におかれては、充足・不足の二極論ではなく、医師不足は認識の上で不足側に対する支援策が示されたことを肯定的に受け止めていると思われる。
次は他国の医療提供体制との比較の視点も含めたコメントだ。
○医業系コンサルタントのコメント
「英国では、NHSが医師の配置を中央集権的に管理し、地域の医療需要に応じてポストを調整している。日本が新たに“重点医師偏在対策支援区域”を設けるのは、地域に医師を誘導するための明確な政策ツールを持つという点で、NHSのアプローチに一歩近づいた印象である。ただし、英国でも配置だけでは課題は解決せず、勤務環境やチーム医療の整備が不可欠。日本でも同様に、地域勤務の魅力づくりが鍵になる」
「ドイツでは“Bedarfsplanung(医療需要計画)”に基づき、地域ごとに医師数の上限・下限を設定し、過剰地域では新規開業を制限している。日本が外来医師過多区域で開業抑制を強化するのは、ドイツの制度に近い発想である。偏在対策は、自由開業を前提とする国では難しいテーマだが、ドイツの経験から言えば、計画的な開業調整は一定の効果がある。」
英国のアプローチに近づきつつ、ドイツの計画的な開業調整に学ぶ。
我が国の医療提供体制は欧州から多くを学んでおり、これまでも色濃く反映されてきていることがよく分かる。
そして今度は、日本の超少子高齢化と医師偏在対策も含めた医療提供体制の行く末を、欧州が学ぶ側に立っていくことになっていくのだろうか。
<ワタキューメディカルニュース事務局>