ワタキューメディカル
ニュース
No.753 次期診療報酬改定に向け中医協で入院医療の議論がスタート 増加する高齢者の救急搬送先は、急性期か地域包括ケア病棟か
2023年08月15日
◇「次期診療報酬改定に向け中医協で入院医療の議論がスタート 増加する高齢者の救急搬送先は、急性期か地域包括ケア病棟か」から読みとれるもの
・高齢化に伴い増加する高齢者の救急・急性期入院をどの病棟で受入れるか
・高齢者の救急・急性期入院における地域包括ケア病棟の役割・機能
・次期診療報酬改定の最大の論点の1つに
■次期診療報酬改定に向け入院医療の議論、焦点となった高齢者の救急・急性期入院
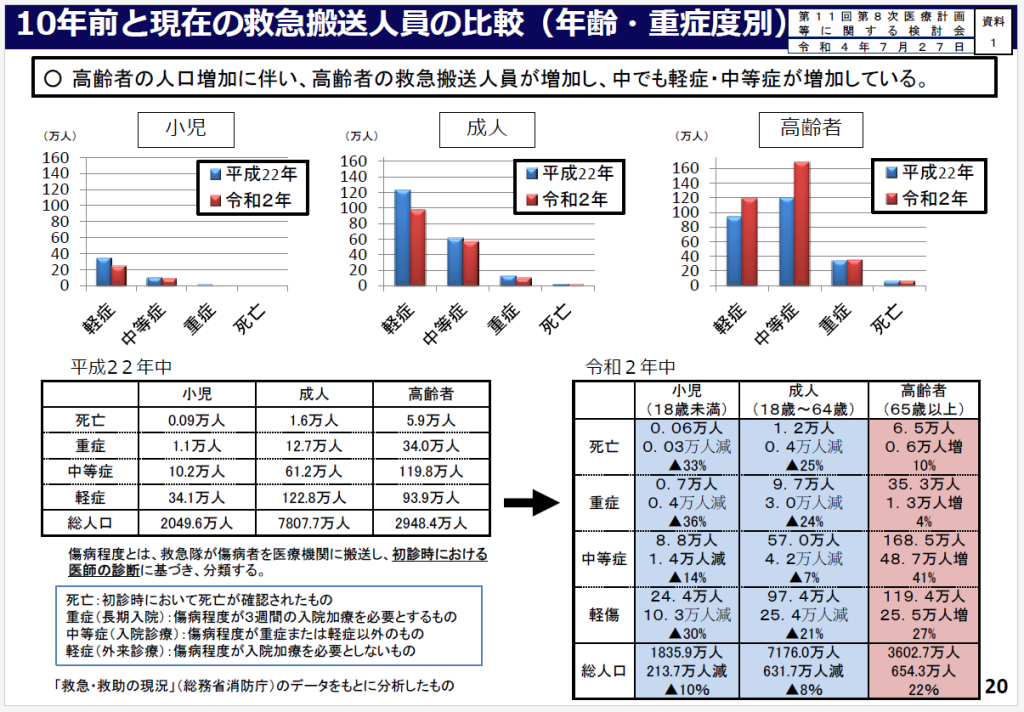
中医協は7月5日開いた総会で、2024年度診療報酬改定に向けた入院医療に関する議論を開始、厚生労働省は急性期、回復期、慢性期それぞれの評価のあり方について論点を提示した。その中で論議となったのが、高齢化に伴い増加する高齢者の救急・急性期入院である(図1 10年前と現在の救急搬送人員の比較(年齢・重症度別))。
中医協の論議では、①脳卒中や心筋梗塞で本人が望む場合は高度急性期や急性期病棟で治療するべき。②一方で、誤嚥性肺炎や尿路感染症などは、対応可能な地域包括ケア病棟での対応も検討していく必要がある、③高齢者の救急・急性期入院は地域包括ケア病棟で対応するなどルールを設けることは好ましくない。患者の病態に応じた「下り搬送」(3次救急→2次救急への搬送)などの視点でどの病棟で受入れることが適切か考えていくべきである-などの意見が出された。
中医協で厚労省は、2024年度診療報酬改定に向けた入院医療を巡る「課題と論点」として、①急性期入院医療について、高齢者の救急搬送件数の増加等を踏まえ、急性期病棟と地域包括ケア病棟に求める役割・機能について及びこれらの機能分化を促進し、個々の患者の状態に応じた適切な医療資源が投入される効率的かつ質の高い入院医療の提供を推進するための評価のあり方についてどのように考えるか。②回復期入院医療について、在宅患者等に対する救急医療を含め、地域包括ケア病棟に求められる役割やその評価のあり方及び回復期リハビリテーション病棟における質の高いリハビリテーションを推進するための評価のあり方についてどのように考えるか。③慢性期入院医療について、療養病床に係る医療法施行規則における看護師等の員数等についての経過措置が終了すること等を踏まえ、長期にわたり療養が必要な患者に対する適切な入院医療の評価のあり方についてどのように考えるか-が示された。
次期2024年度診療報酬改定で最大の論点の1つになると思われる「高齢患者をどの病棟で受入れるべきか」に関するこの日の中医協における議論では、診療側から、①これまで高次救急医療体制評価に偏りがあり、2次救急への評価が不十分であった。「高齢者は地域包括ケア病棟等で対応する」と強引に進めれば、医療現場が混乱してしまう。救急医療における下り搬送(比較的軽症な患者について3次救急から2次救急に搬送し直すなど)や、出口問題対策(一定程度回復した患者を3次救急などから後方病院に転院させるなど)とセットで考えていくべき。②患者の状態にマッチした病院・病棟での入院が最重要であり、例えば脳卒中や急性心筋梗塞などの患者は高齢者であっても急性期病院・病棟への入院が望まれ、誤嚥性肺炎や尿路感染症などでは地域包括ケア病棟での対応も検討することになろう。ただし、地域包括ケア病棟では、看護配置は13対1にとどまり、救急医療管理加算も取得できない(包括評価されている)ことから、対応可能な傷病に限界がある点を十分に考慮しなければならない。③平素から地域の医療機関・介護施設・ケアマネジャー等の間で顔の見える関係」を構築しておくことで、柔軟な救急患者対応が可能になる。④高齢者であっても、基本の救急対応は2次救急医療機関が行い、より重篤なケースでは3次救急病院が対応することになる。救急隊から得られたバイタル情報等をベースにした「トリアージ」が最も重要である。⑤救急搬送後に患者の状態等を勘案して「下り搬送」「円滑な介護施設・在宅への退院」「継続入院が必要な場合の後方病院転院」などを見極める必要がある-などの意見が出された。
■高齢者の救急・急性期入院における地域包括ケア病棟の役割と問題点
高齢者の救急・急性期入院として注目されている地域包括ケア病棟に関しては、2022年度診療報酬改定で「一般病床において地域包括ケア病棟入院料又は地域包括ケア病棟管理料を算定する場合については、第二次救急医療機関であること又は救急病院等を定める省令に基づき認定された救急病院であること。ただし、200床未満の保険医療機関については、当該保険医療機関に救急外来を有していること又は24時間の救急医療提供を行っていることで要件を満たすこと」が要件となった(図2 地域包括ケア病棟入院料に係る見直し①)。
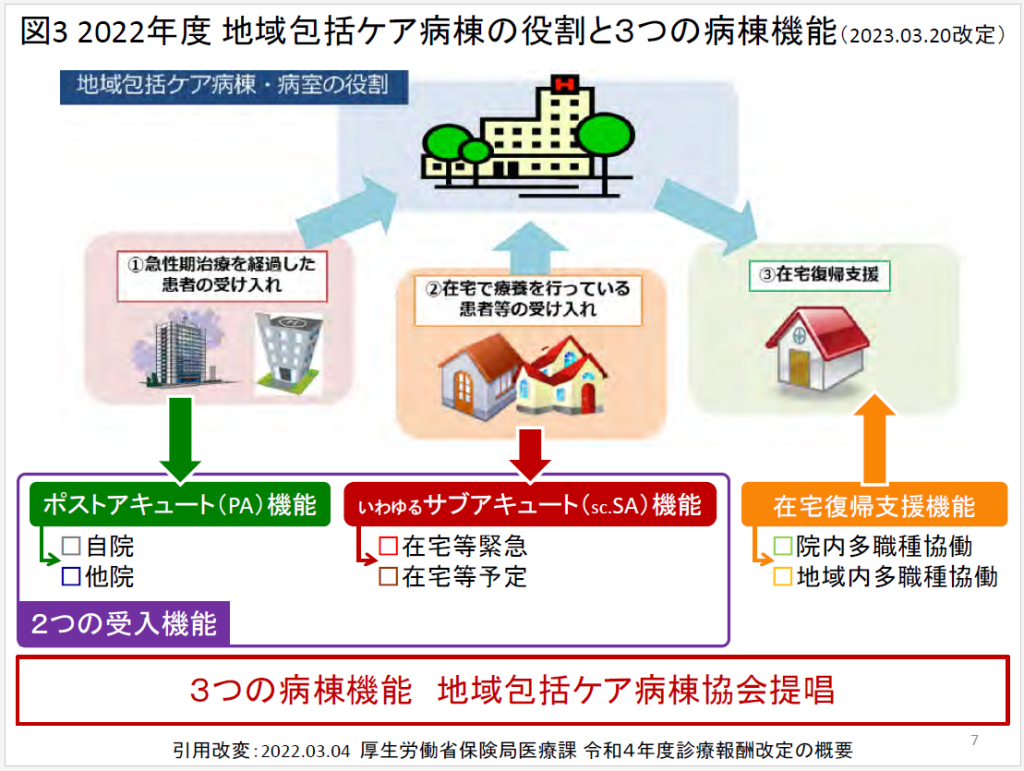
2022年度診療報酬改定を受けた地域包括ケア病棟の役割と機能について、一般社団法人地域包括ケア病棟協会は、「コロナが発生し社会が混乱した2020年度以降、地ケア病棟の立ち位置が揺らいでいる。在宅でみる、介護施設でみる、高度急性期病院を受診するといった患者が増えて、在宅から地ケア病棟へ直接入院する患者が減少するリスクが明らかになった。初発脳卒中は回復期リハビリテーション病棟でみる、急性期病棟からは直接在宅に退院するリスクを示し、『自院一般病床からの地ケア病棟への転棟制限』は厳格化されるリスクを示している」と分析。その上で同協会は地域包括ケア病棟・病室の役割として、①急性期治療を経過した患者の受入れ(ポストアキュート機能)、②在宅で療養を行っている患者等の受入れ(サブアキュート機能)、③在宅復帰支援(在宅復帰支援機能)の3つの役割と病棟機能を提唱した(図3 2022年度地域包括ケア病棟の役割と3つの病棟機能(2023.03.20改定):地域包括ケア病棟協会)。
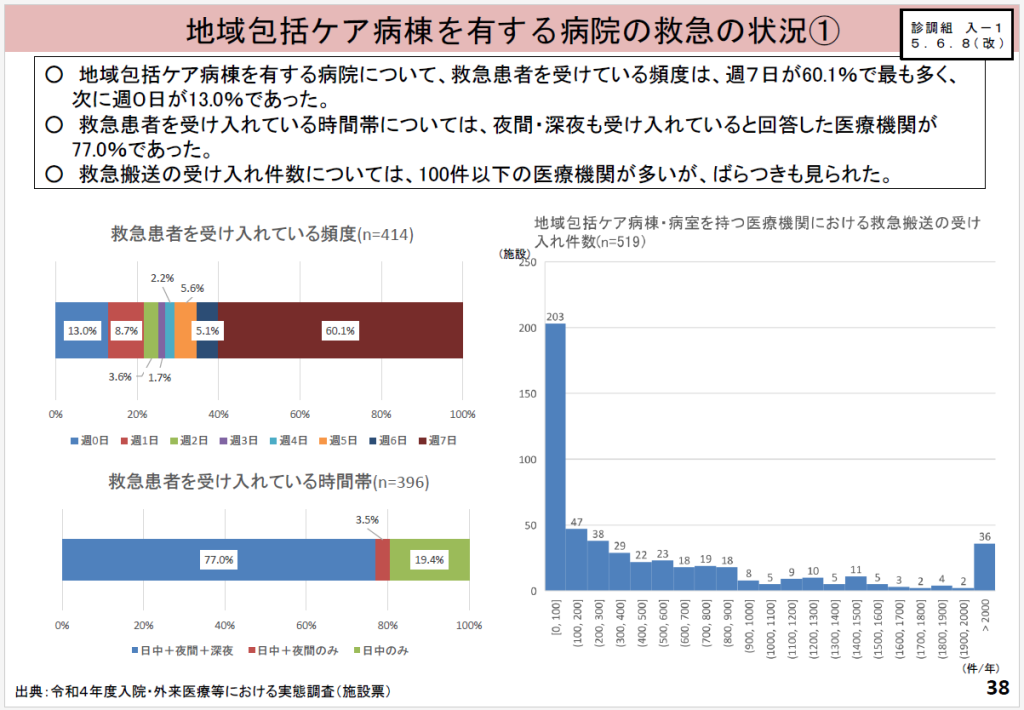
7月5日の中医協で、地域包括ケア病棟を有する病院の救急の状況についてデータを示した厚労省担当者は、「救急搬送の受入れ件数はバラツキがあるものの、100件以下の医療機関が多いという状況。二峰性と言ってもいい」と説明(図4 地域包括ケア病棟を有する病院の救急の状況①)。
一方で、介護施設・福祉施設から急性期病院への入院が多い状況や、その傷病名で最も多いのが誤嚥性肺炎、次いで尿路感染症とうっ血性心不全であるとのデータを改めて紹介した。
■中医協入院・外来分科会で地域包括ケア病棟の3機能のバランスが議論
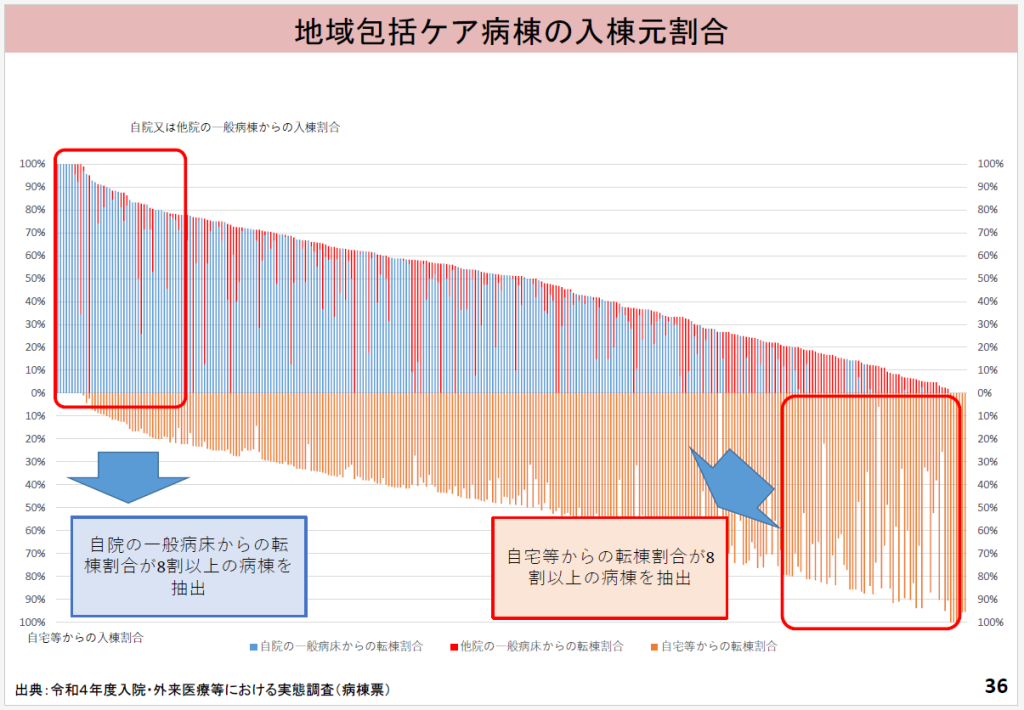
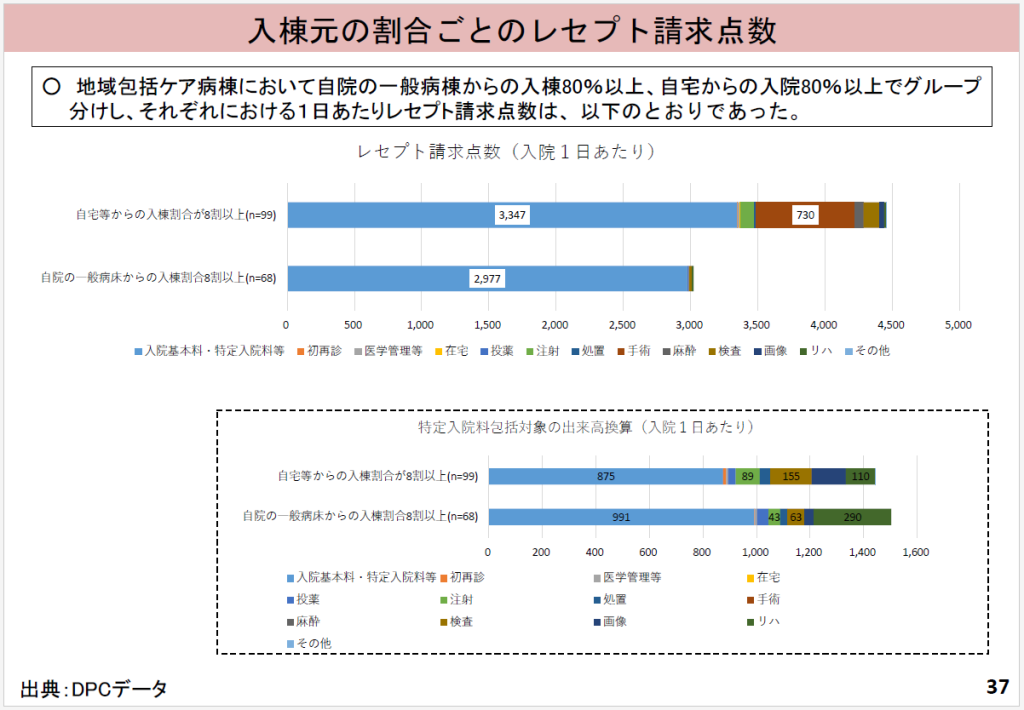
続いて7月6日に開かれた中医協入院・外来医療等の調査・評価分科会では、厚労省のデータから、①「自院の急性期病棟(一般病棟)からの転棟患者割合が著しく多い(80%以上)」地域包括ケア病棟と、「在宅患者の受け入れ割合が著しく多い(80%以上)」地域包括ケア病棟では、どのような違いがあるのか。②「救急搬送後、地域包括ケア病棟に直接入院する患者」と「救急搬送後に他病棟を経て、地域包括ケア病棟に入棟する患者」とでは、どのような違いがあるのか-など、地域包括ケア病棟の3つの機能のバランスが議論となった(図5 地域包括ケア病棟の入棟元割合)。
さらに、入棟元の割合ごとのレセプト請求点数のデータから、上記の①については、「在宅患者の受け入れ割合が著しく多い(80%以上)」地域包括ケア病棟のほうが、「自院の急性期病棟からの転棟患者割合が著しく多い(80%以上)」地域包括ケア病棟に比べて、患者単価(1日当たりの請求点数)が高い。また、上記の②については、「自院の急性期病棟からの転棟患者割合が著しく多い」地域包括ケア病棟のレセプトは「入院料」がほとんどを占めるが、「在宅患者の受け入れ割合が著しく多い」地域包括ケア病棟のレセプトには他の項目(手術など)も相当程度含まれている。包括部分の出来高換算点数を見ると、「自院の急性期病棟からの転棟患者割合が著しく多い」のほうが、リハビリ点数が多いために、高くなる-ことが明らかになった(図6 入棟元の割合ごとのレセプト請求点数)。
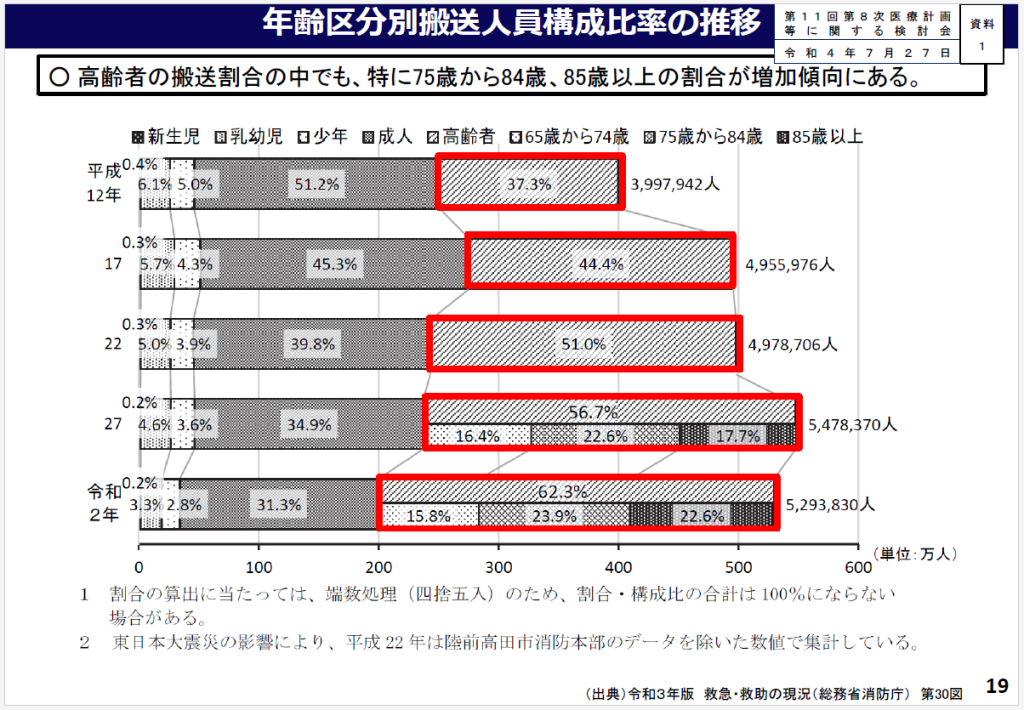
総務省消防庁の「救急・救助の現況」のデータ等から厚労省は、①高齢者の人口増加に伴い、高齢者の救急搬送人員が増加し、中でも軽症・中等症が増加している。②高齢者の搬送割合の中でも、特に75歳から84歳、85歳以上の割合が増加傾向にある。③急病のうち、高齢者の「脳卒中」「精神系」を除いた疾患と、成人の「症状・徴候・診断名不明確」が増加している-ことが明らかになったと分析している(図7 年齢区分別搬送人員構成比率の推移)。
以上のデータから2024年度診療報酬改定における地域包括ケア病棟の評価については、地域包括ケア病棟の現状、地域包括ケア病棟に求められる3つの役割、増加している高齢者救急搬送への対応及び今後も需要の増加が見込まれる在宅医療への対応が期待されていることを踏まえ、地域包括ケア病棟のあり方についてどのように考えるか-を論点に中医協で議論されるものと見られる。
ある晴れた冬の日。
大学生だった筆者は、後輩と、とある町を歩いていた。今から30年以上も前の話なので、記憶が定かでなはいところはご容赦いただきたいが、おそらく大学生時代の、「しょうもない理由」で歩いて「あそこの食堂に行こう」、などと意気投合して歩いていたのだろうと思う。
歩道橋に差し掛かった時、反対車線の歩道橋の階段の、結構高いところ、頂上に近いところを歩いていた人が、突然倒れ、「ゴロンゴロン」と、地面に転げて落ちてしまった。
それを目撃した筆者と後輩、
「わっ、まずい、早く向こうに行かないと!!」叫ぶ筆者。
「先輩、あれはまずいっすよ、知らんぷりして行きましょうよ。」
という後輩。
先輩後輩の上下関係から、筆者の意見が採用され、向こう岸の階段で転げ落ちた人の元に一目散に駆け寄った。
「大丈夫ですか?」
「うぅ…」
…何だ?
額から血を流してうめいているその男の容貌は、
髭ぼうぼう、アルコール臭、どろどろの身なり、心配であるが触りたくない、いわゆる酔っ払いか何か、むしろ浮浪者という言葉の方がマッチするような男であった。
もしかしたら、後輩のいう通り知らんぷりして立ち去った方が無難だったのかもしれない。
名前も分からず、保険証もなく、意識もなく…
後の筆者の職場勤務の中で、こういった人が救急に担がれた時、どのようにカルテの1号様式に記載するのか?
「行旅病人」
というのだそうだ。身元不明の人がその場所で病気などにかかった際に使用される用語だ。
後輩には「救急車を呼んで!」、と頼む筆者。当時、携帯電話など存在しない。近くの公衆電話を探して119番通報するしかない。
現在よりは救急車が到着するのは早かったので、ほどなく救急車が到着、(おそらく情報連携された)警察も到着。
事情聴取を受ける我々。見ず知らずの浮浪者のことを聞かれても、
「通りがかっただけ」としか言いようもなく、その人の医療費を建て替えられるようなお金もなく、救急車に同乗してその後の面倒まで見ようというきもさらさら起こらず、善意から起こした行動であるが、だんだん罪悪感の方が強くなってしまうという、実に気まずい出来事であった。あの行旅人は今いったい、どこで何をしているのだろうか?(※1)
今回のテーマは、次期診療報酬改定に向け、入院医療において、増加する高齢者の救急搬送先として考えられる病棟についての議論がスタートした、というものである。
突き詰めると、急性期病棟か地域包括ケア病棟のどちらが相応しいのか?という議論である。
コメントを紹介したい。
○厚労省官僚:地ケア病棟に求められる3つの機能
7月8日開かれた第9回地域包括ケア病棟研究大会で講演した厚労省保険局の眞鍋医療課長は、「地域包括ケア病棟に求められる3つの機能として、①急性期治療を経過した患者の受け入れ、②在宅で療養を行っている患者等の受け入れ、③在宅復帰支援-がある。増加している高齢者救急搬送への対応及び今後も需要の増加が見込まれる在宅医療への対応が期待されている」と、地域包括ケア病棟に求められる3つの機能を示し、増加する高齢者救急の対応に期待を寄せた。
とにかく厚労省としては、余程の急性期医療でない限り、急性期病床は使いたくない(使わせたくない:入院基本料が高いので)、という考え方がベースにあるのだろう。地域包括ケア病棟の類型が誕生した時には「使い勝手の良い」病床であると言われていたような気がする。であるので、多少の急性期医療を必要とする患者も
「受け入れられるでしょ?」
ということだろう。
今度は中医協委員のコメントである。
〇支払い側:高齢者の急性期は、早期リハビリが可能な地域包括ケア病棟で
7月5日の中医協総会で、松本真人健康保険組合連合会理事は、2025年を控えた診療報酬改定であることを念頭に、「前回改定の効果を十分検証した上で、かなり踏み込んだ対応をすることで、病床再編を加速させるべきだ」と強調。急性期一般入院料で65歳以上の患者が多くを占めることや要介護、ADLの低い患者が多いこと、リハビリ職が回復期リハビリテーション病棟や地ケア病棟に多く配置されていることから「高齢者の急性期については、早期のリハビリが可能な地域包括ケア病棟で受け止めていただくことが望ましい。急性期病棟からの下り搬送も含めて議論し、病床機能の分化強化や連携をさらに進める必要がある」と述べた。
〇診療側:機能分化促進ための診療報酬による強引な誘導は、混乱を招く
7月5日の中医協総会で、長島公之日医常任理事は「高齢者の救急搬送件数の増加の背景として、これまでの施策が高度急性期の評価を重視し、二次救急の評価が十分になされてなかった影響がある」と指摘。「機能分化を促進するために診療報酬で強引に誘導していくというやり方では、かえって現場の医療機関や患者さんに混乱を招く」と苦言を呈した。
〇日慢協:地ケア病棟の救急、顔の見える連携で受け入れを判断
7月5日の中医協総会で、池端幸彦日本慢性期医療協会副会長は地域包括ケア病棟の救急について、「顔の見える連携で受け入れを判断するなど、身の丈に合った救急もある」と指摘した。
それぞれの立場も考慮した見解で述べられている。どの意見も
「間違っている」
とも思えないし、だからと言って
「全面的に正しい」
とも言い難い。
今度は急性期病床を持つ医療機関のコメントだ。
〇病院長:「遠隔ICU」を診療報酬面からも検討すべき
2022年度の前回改定で創設されたスーパーICUを評価する「重症患者対応体制強化加算」は、看護配置要件などが厳しく、取得が進んでいない。一方でHCU(ハイケアユニット)の病床数が増加している。HCUなどでも、看護業務負担の軽減につながる「看護必要度Ⅱ」を検討・導入すべき。専門医確保に多くの病院が苦心しており、ユニット内の安全確保に向けて「遠隔ICU」を診療報酬面からも検討すべきである。
〇新人看護師には地域包括ケア病棟はかなりきついと思う
急性期病院の地域包括ケア病棟の主任看護師。急性期病棟に比べて地ケア病棟の看護は楽だと思うのは大間違い。新人看護師には地域包括ケア病棟はかなりきついと思う。急変対応など基礎が身についてないと退院支援など、とてもじゃないとできない。当院では病棟経験年数3年以下はとらないようにしている。配置も基本看護師の数が少なく病床数が少ない時は看護師1人と介護さん1人夜勤になることもあるので、新人1人では夜勤は無理だと思う。
なるほど。現場目線で考えていくと、当然このような意見が出てくるわけだ。前出のように厚労省も、「急性期病棟に比べて地ケア病棟の看護は楽だ」という考え方がベースにあるのかもしれない。
7:1病床に代表されるような、医療密度の高い治療(高額な薬剤も投入)で、DPC/PDPSによる診断群分類別一日当たりの包括払いの単価に比較して、恐らく高額薬剤の投入はもちろん少ないのだろうが、入院基本料が急性期病床で一定期間を経過した患者の入院基本料で ガクン と下がった単価より、地域包括ケア病床の「包括払い」の単価が少し高めに設定されており、一方でそれは一定期間入院期間を経過した患者の受け皿的な意味合いを持たせた点数のメッセージだと受け止められ、急性期病床から地域包括ケア病床への患者の流れは、点数的に上手く誘導されているように見える。
しかし、在宅からいきなり入院とか、そういったことは、最初から心構えと準備が出来ている地域包括ケア病床でなければ、この看護師のコメントにあるような現象は起こることだろう。
今度は急性期病床でない病床を持つ医療機関のコメントだ。
〇診療行為が包括評価される地ケア病棟は救急医療の対応に限界>
地ケア病棟を有する中小民間病院長。看護配置が13対1にとどまり、多くの診療行為が包括評価される地域包括ケア病棟では、救急医療で対応できる傷病・重症度に限界があるのではないか。
〇地ケア病棟におけるリハビリの強化を
地域包括ケア病棟ではリハビリが必要な患者に1日2単位以上のリハビリを行うことが求められている。学会では誤嚥性誤嚥性肺炎に対するリハビリを早期に1日2単位以上行うことを求めていることを考慮し、3単位以上のリハビリを別に評価することなども検討すべきではないか。
〇高齢者の救急・入院医療は、病床管理を担当する上で大変>
中小病院で病床管理を担う看護師長。発熱があるだけで転棟元の介護施設に戻れないケースもあり、その場合、急性期病棟や地域包括ケア病棟等に入院せざるを得なくなるなど、高齢者の救急・入院医療は、病床管理を担当する上で大変である。
大方の意見では、地域包括ケア病床の現状の単価設定で今議論されている方向に舵が切られると、このままでは大変だし、医療、というより看護リソースと、経営的な観点で立ち行かない、そういう見方なのだろう。
今度は二次救急対応の医療機関のコメントだ。
〇高齢者救急を限定的にとらえると、大きなミスマッチを起こす危険性
「高齢者救急は地域包括ケア病棟で受けるべき」という意見があるが、高齢者の救急というものをひとくくりにするのは非常に危険だと思う。高齢者でも緊急手術で治せば自宅に帰れるような病気も多い。地域包括ケア病棟で全ての救急患者を受けることは不可能で、二次救急が中心になる病態も多い。高齢者救急というものを限定的にとらえると、大きなミスマッチを起こす危険性が非常に高い。
と、警鐘が鳴らされている。
病床規模は大きくないが、24時間の救急医療提供を行っている医療機関のコメントだ。
〇地域の救急隊員は、搬送先をよく知って搬送している
地域の救急隊員は、「この患者は二次救急、この患者は三次救急に直接行くべきだ」と。判断して搬送している。日頃から連携が取れていれば、患者さん、または病院側から「この患者さんは何々病院に搬送してください」と救急隊員に言える。あまり縛り過ぎない。ある程度、自由度が高い救急という見方がとても重要ではないか。
そうそう。本来はそれで良いのだと思う。しかし、
点数と経営
という観点が生まれると、どうしても、
患者のためにより安価で安心な医療の提供を
というより、ルールで定められている以上、
可能な限り高い点数で安心な医療の提供を
に変わってしまい、結果、それが医療費の高騰を生んでいる(と厚労省は思ってしまう)。
であるので、限られた医療資源を有効活用するために、束縛事項が増えてくる。
診療報酬が、包括払いがあるとはいえ、言ってみれば診療行為を行えば、保険医療機関は点数を請求できること、自己申告制であることが背景にあるのは自明の理だ。
今度はこれまでの議論で、自院から自院への転棟で、「楽をして稼いでいる」と思われがちで、減算ルールが働き、やや悪者扱いされてしまっている、急性期病床からの受け入れが多い地域包括ケア病床のコメントだ。
〇自院からの転棟、一概に“悪者扱い”して欲しくない
当院のある地域は、救急病院だけでなく、急性期を脱した患者の受け皿となる後方支援病院が少ない事情があり、入院期間が比較的長いことが問題になっていた。急性期病院は自病院内に後方支援病棟、つまり地域包括ケア病棟を持つことで、急性期医療の質を落とすことなく、急性期病床の新たな受け皿を創出することになる。地域の事情を踏まえ、急性期病院の「自院の急性期病棟から自院の地域包括ケア病棟」の転棟を一概に“悪者扱い”して欲しくない。
これもまた一つの事実だろう。
次に、優等生扱いされている、在宅からの受け入れが多い地域包括ケア病床を持つ医療機関のコメントだ。
〇医師の高齢化で新規開業医ゼロの地域における地域包括ケア病棟の役割
地方の地ケア病棟を持つ中小民間病院の院長。かかりつけ医が自分の患者さんを診て、通えなくなったら、かかりつけ医がニーズに応じて訪問診療に行って最期を看取るという流れが理想的である。しかし、24時間365日、1人診療所の先生が診るのは非常に苦しい。都市部には在宅診療専門のクリニックが増えているが、われわれの地方では在宅診療専門のクリニックは全くなく、そもそも高齢医師が増える一方で、新規開業医はゼロである。医師の高齢化が進む地方では、地域包括ケア病棟の在宅機能は必須である。
なるほど。こちらの医療機関は厚労省の意向に倣って、在宅からの受け入れを増やしている、というより、必然的に受け入れ病床とならざるを得ない、というのが実情なのだろう。
医業系コンサルタントのコメントはこうだ。
〇地ケア病棟転換に看護部門が消極的なケースが目立つ
中小病院民間病院の地域包括ケア病棟転換のコンサルで多いのが、院長が前向きでも、「看護部門が反対すると思う」「医事課にデータ関連で強い人材がいない」などの理由で、頓挫しているケースが多々ある。特に看護部門が消極的なケースは目立つ。看護部門は患者さんと接する最前線部門だからこそ、新しい試みによって患者さんへ悪影響が及ぶことを心配しているようだ。出来るだけ丁寧に説明すれば、転換への理解を深めてもらえることが多い。
うーん。現在は大病院の地域包括ケア病床への転換は上限が定められた。「使い勝手がよい」とされていただけに、当初はコンサルタントの活躍等もあり、大病院が2病棟くらいを一気に地域包括ケア病棟に転換するなど、特に急性期病床から地域包括ケア病床の受け皿としての使われ方がもてはやされただけに、その流れに対しての要件は厳格化してきている。
今後は中小規模の医療機関が、急性期的な医療を目指すのか、地域包括ケア的な医療を目指すのか、そんな岐路に立たされる議論である。
最後に高齢者からのコメントを紹介して締め括りとしたい。
〇地域包括ケア病棟、60日超えると退院は不安
もともと居宅介護や在宅でもやっていけるようにすることを目的とした地域包括ケア病棟は、原則として60日以内にリハビリを終えて退院することが義務付けられているという。地域包括ケア病棟は専従の社会福祉士とソーシャルワーカーをつけることを義務付けられており、生活面でのサポートを受けながら退院に向けてリハビリに励むとのことだが、患者(入所者)にとって、60日の退院では不安だ。
〇「マルチモビディテイ」って何?
「フレイル」はテレビなどを通じて知るようになったが、最近、「マルチモビディテイ」という言葉が、通所リハビリテーション施設の訪問診療医の先生から聞かれるようになった。マルチモビディテイは多疾患併存状態、つまり「2つ以上の高血圧や糖尿病など慢性疾患が一個人に併存している状態であり、中心となる疾患を特定できない状態を指す」という。一方、特定の疾患が中心になり、合併症が生じている状態を「コモビディティ」というそうだ。マルチモビディテイを有する高齢者は、フレイルが極めて進行、悪化しやすいとのこと。年齢とともに筋力や心身の活力が低下する(フレイル)状態にある年寄りには、次々と横文字の言葉が出てきて、理解するのに手一杯だ。
「亜急性期病床」という言葉が使われていた時期があったが、地域包括ケア病床とは、13:1以上の看護配置基準であるが、慢性期的医療というよりは、亜急性期的医療の方に軸足を向けなければならない、急性期的であり、なおかつ専門領域の医療でなく、よろず医療的な、しかも急ぎの対応も求められる場合がある。
「患者にとって」こそ使い勝手のよい
病床である、という方向性が示された議論なのだと感じる。
2040年まで、診療報酬改定はまだ10回近くあるのだ。今は現役世代の筆者が、2040年頃に存命だった時、何かあった時に担ぎ込まれるべき病床は、一体、いかなる類型になっているのだろう?もっと短縮された入院日数、自宅に帰れるのか?受け皿となる施設はあるのか?介護してくれる人材はいるのか?答えは出ない。
今を生きる我々世代が、よりベターな未来を作っていくしかないのだ。財政との両立も睨みながら…。
病床類型は、果たしてどのような変化を遂げていくのだろうか?
<ワタキューメディカルニュース事務局>
(※1)…ちなみにこの後輩は、以前事務局のひとりごとに登場していた。学生時代の筆者が、彼が友人の原付を酔っ払って運転した上に、勢い余って壁に激突、原付は廃車、彼の救急病院への搬送に救急車に同乗して事情聴取を受けたエピソードの主である。彼は本能的に救急車と関わることを避けたかったのかもしれない…。
<筆者>
ワタキューメディカルニュースの最新情報をメールで受け取れます。
下記の個人情報の取り扱いについて同意のうえ、登録フォームへお進みください。
■お客様の個人情報の取り扱いについて
1.事業者の名称
ワタキューセイモア株式会社
2.個人情報保護管理者
総務人事本部 本部長
3.個人情報の利用目的
ご入力いただいた個人情報は、WMNメール送信のために利用いたします。
4.個人情報の第三者提供について
法令に基づく場合及び本人ならびに公衆の生命・健康・財産を脅かす可能性がある場合を除き、ご本人の同意を得ることなく他に提供することはありません。
5.個人情報の取り扱いの委託について
取得した個人情報の取り扱いの全部又は一部を委託することがあります。
6.保有個人データの開示等および問い合わせ窓口について
ご本人からの求めにより、当社が保有する保有個人データの開示・利用目的の通知・訂正等・利用停止等・第三者提供の停止又は第三者提供記録の開示等(「開示等」といいます。)に応じます。
開示等に関する窓口は、以下の「個人情報 苦情・相談窓口」をご覧下さい。
7.個人情報を入力するにあたっての注意事項
個人情報の提供は任意ですが、正確な情報をご提供いただけない場合、WMNの送信及び最新情報などのご案内が出来ない場合がありますので、予めご了承下さい。
8.本人が容易に認識できない方法による個人情報の取得
クッキーやウェブビーコン等を用いるなどして、本人が容易に認識できない方法による個人情報の取得は行っておりません。
9.個人情報の安全管理措置について
取得した個人情報の漏洩、滅失または毀損の防止及び是正、その他個人情報の安全管理のために必要かつ適切な措置を講じます。
このサイトは、(Secure Socket Layer)による暗号化措置を講じています。
ワタキューセイモア株式会社
個人情報 苦情・相談窓口(個人情報保護管理者)
〒600-8416 京都市下京区烏丸通高辻下ル薬師前町707 烏丸シティ・コアビル
TEL 075-361-4130 (受付時間 9:00~17:00 但し、土日・祝祭日・年末年始休業日を除く)
FAX 075-361-9060